Автор – Зафираки Виталий Константинович, врач-кардиолог, доктор медицинских наук, профессор КубГМУ (Инстаграм @dr.zafiraki).

Если мы заговорили о липидограмме, т.е. содержании разных липидов в крови, давайте для начала определимся с тем, что такое липиды. Это вещества биологического происхождения, нерастворимые в воде, но хорошо растворяющиеся в органических растворителях (ацетон, бензин, бензол и др.). Причем липиды — это не только жиры и холестерин, но и фосфолипиды (самый известный — лецитин), эфиры холестерина, воски и др.
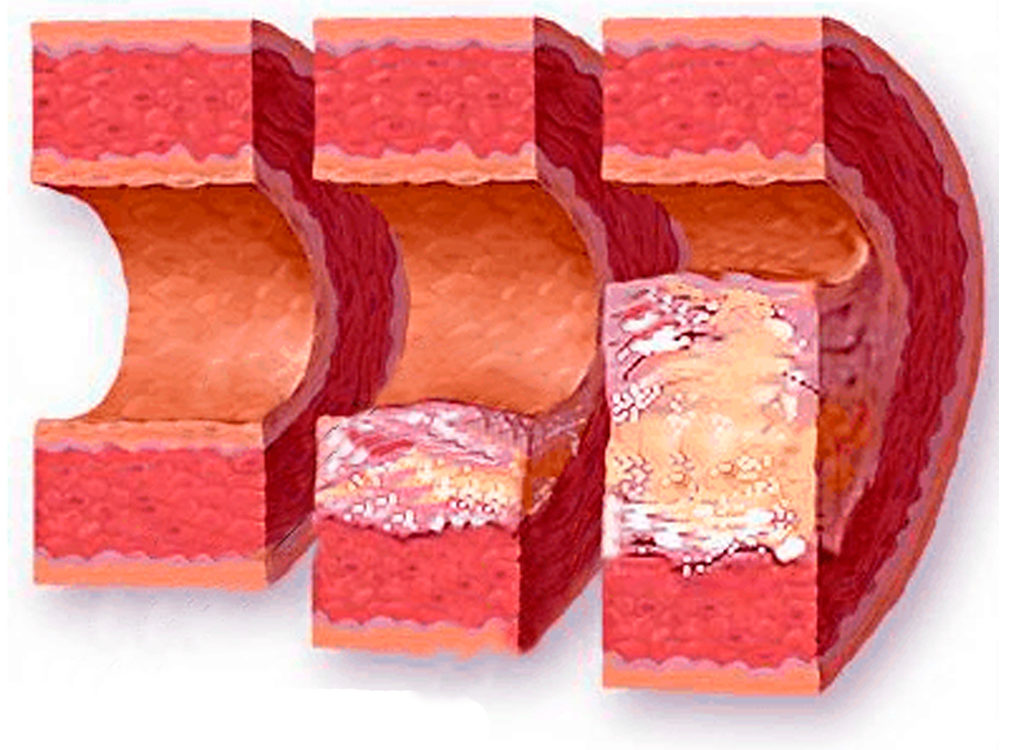
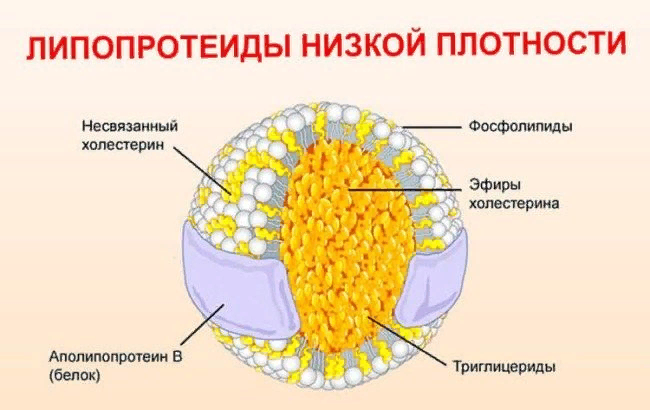
У пациентов, у которых пока нет сердечно-сосудистых заболеваний, из всех липидных показателей в поликлиниках обычно ограничиваются измерением в крови «общего холестерина». Это весь-весь холестерин, который находится у нас в крови. Но дело в том, что холестерин пребывает в крови не сам по себе, а в составе крупных, по 2-3 тыс. молекул, надмолекулярных комплексов — липопротеинов (см рисунок). Липопротеины транспортируют липиды через кровь к тканям, и их пребывание в крови исключительно временное. Если они по каким-то причинам задерживаются в крови надолго — концентрация липидов в крови повышается.
В зависимости от плотности частиц по отношению к плотности воды, из крови можно выделить липопротеины высокой плотности, низкой плотности и очень низкой плотности. Есть и другие, но мы их рассматривать здесь для простоты не будем.
Медицинские лаборатории измеряют концентрацию холестерина, входящего в состав тех или иных липопротеинов, но в основном высокой плотности (упрощенно — «хороший холестерин») и низкой плотности («плохой холестерин». Чем больше «плохого холестерина» в крови — тем выше содержание липопротеинов низкой плотности и тем выше риск развития атеросклероза (развитие в стенках артерий холестериновых бляшек).
Важное замечание: риск атеросклероза определяется вовсе не только содержанием в крови «плохого холестерина». На этот риск влияет и повышенное артериальное давление, и курение, и лишний вес, и хронические воспалительные заболевания и многое другое — несколько десятков факторов. Но «плохой холестерин» — главное действующее лицо в развитии атеросклероза.
Независимо от всего остального, если в крови уровень «плохого холестерина» достигает 5 ммоль/л и выше — это показание к началу медикаментозного лечения, направленного прежде всего на то, чтобы предотвратить инфаркт миокарда и инсульт. Для людей, уже перенесших то или другое, даже уровень «плохого холестерина» в 2-3 ммоль/л будет слишком высоким.
Т.е. мы теперь уже говорим не о некой абстрактной «норме», общей для всех, а об оптимальных уровнях холестерина для разных категорий пациентов. Всего таких категорий 5, и для каждой — свой оптимальный уровень «плохого холестерина»:
Экстремальный риск (в основном это больные с сочетанием ИБС и диабета 2 типа) — оптимальный ХС ЛПНП <1,0 ммоль/л
Очень высокий риск (все пациенты с ИБС и другими атеросклеротическими болезнями) — оптимальный ХС ЛПНП <1,4ммоль/л
Высокий риск (пациенты с бляшками в сосудах, создающими стенозы менее 50%, а также люди с множественными факторами риска — например, курящий 50-летний гипертоник с высоким холестерином) — оптимальный ХС ЛПНП <1,8 ммоль/л
Умеренный риск (большинство людей среднего возраста, не ведущих нездорового образа жизни) — оптимальный ХС ЛПНП <2,6 ммоль/л
Низкий риск (люди среднего возраста, ведущие здоровый образ жизни) — оптимальный ХС ЛПНП <2,6 ммоль/л.
Что касается «хорошего холестерина», то раньше считалось, что чем его концентрация выше — тем лучше. Однако сейчас установлено, что начиная примерно с уровня 2,3 ммоль/л дальнейшее увеличение ХС ЛПВП («хорошего ХС») уже ничего позитивного не дает. Вообще, липопротеины высокой плотности (упрощая — «хороший холестерин») забирают от тканей излишки холестерина и несут его с током крови в печень на утилизацию. Хотя бы из этого можно заключить, что раз уж природа создала механизм удаления избытка холестерина из тканей — особой надобности в его доставке к тканям обычно нет. Все клетки могут самостоятельно синтезировать холестерин. Поэтому не стоит бояться сильно понижать уровень «плохого» холестерина.
Третье слагаемое липидограммы — триглицериды (жиры). Они в нашей крови находятся не сами по себе, а в составе липопротеинов очень низкой плотности, но лаборатории их измеряют напрямую и так и пушут в бланке: триглицериды. Высокий уровень триглицеридов часто встречается при сахарном диабете, преддиабете и ожирении, особенно если жир сосредоточен в основном в животе. Триглицериды 5-10 ммоль/л и выше чреваты риском острого панкреатита.
Есть еще один очень важный показатель липидограммы, который пока что нечасто измеряют в лабораториях — липопротеин (а) (читается «липопротеин а малое»). Его высокий уровень обычно предопределен генетически и создает опасность быстрого развития и прогрессирования атеросклероза. При уровне липопротеина (а) выше 50 мг/дл стоит насторожиться в плане раннего развития атеросклероза.
«Очень плохим» холестерином иногда называют то, что получается при вычитании концентрации «хорошего» холестерина из концентрации общего холестерина. Т.е. получается суммарная концентрация всего холестерина в крови, за исключением «хорошего». Этот показатель теперь рекомендован Европейским обществом кардиологов при расчете риска сердечно-сосудистых катастроф (инфаркт миокарда, инсульт, смерть) вместо общего холестерина.
Интересно, кто из читателей уже измерял у себя липопротеин (а)? Что получили?